
PEA merupakan irama jantung yang bukan ventrikel fibrilasi (VF), bukan ventrikel
takikardi dan bukan asistol pada pasien tanpa nadi. Bentuk irama PEA dapat berkisar antara
irama sinus, berbagai bentuk takikardi atau bradikardi, hingga irama idioventrikuler pada
pasien tanpa nadi. Adanya aktifitas listrik di jantung namun tidak ada kontraksi jantung atau
curah jantung yang mana hal tesebut dapat menjelaskan mengapa pasien tersebut dalam
kondisi tanpa nadi. Jika PEA tidak ditangani akan mengakibatkan terjadinya asistol.
Kunci manajemen PEA adalah mengkoreksi penyebab reversibel yang harus anda
ketahui. Tanpa adanya penyebab reversibel, PEA, seperti halnya asistol akan memiliki
prognosis yang buruk.
Algoritme Asistol / PEA
| Pertimbangan penyebab yang reversibel (4H 5T) | |
| Hipovolemia | Tablets (obat – obatan, OD, kecelakaan) |
| Hidrogen ion – asidosis | Tamponade, cardiac |
| Hiper-/hipokalemia | Tension pneumothorax |
| Hipotermia | Thrombosis, koroner (ACS) |
| Thrombosis, (Emboli pulmonal) | |
Pada gambar tersebut menunjukkan algoritme pasien asistol/ PEA. Dari
atas dijelaskan, algoritme dimulai dengan bantuan hidup dasar dengan menilai respon,
mengaktifasi tim code blue, meminta defibrilator, membuka jalan nafas, menilai nadi dan
melakukan kompresi dada. Untuk menghindari keterlambatan mulai kompresi dada, 2 kali
nafas bantuan awal dihilangkan dari algoritma.
Pada saat defibrilator telah tersedia, tempelkan lead dan nilai irama dengan segera.
Jika monitor menunjukkan asistol, lakukan konfirmasi dengan mengganti monitor irama ke
lead lainnya dan hindari sentuhan ke tubuh pasien untuk mencegah terjadinya gerakan
artifak. Jika monitor menunjukkan irama yang bukan VT atau VF, dan nadi pasien masih
tidak teraba, maka irama yang menyebabkan pasien kolaps adalah PEA. Lanjutkan kompresi
dada selama 1 – 2 menit.
Akses intravena harus terpasang dan berikan infus NS. Adrenalin 1 mg IV harus
diberikan setelah kompresi dada untuk memastikan obat dapat bersirkulasi. Adrenalin
diulang tiap 3 – 5 menit. Atropine dan natrium bikarbonat IV tidak lagi direkomendasikan
untuk asistol atau PEA.
Amankan jalan nafas dan respirasi pasien dengan intubasi jika diperlukan, dan
berikan dukungan ventilasi tekanan positif. Percobaan intubasi seharusnya tidak
mengganggu kompresi dada.
Setelah RJP selama 1 – 2 menit, nilai kembali irama. Jika masih asistol atau PEA,
ulangi tindakan di atas. Jika terdapat perubahan pada irama, cek nadi dan segera berikan
respon.
Keputusan penghentian resusitasi tergantung pada protokol rumah sakit lokal.
Catatan:
- Defibrilasi TIDAK diindikasikan pada manajemen PEA atau asistol.
- Pemimpin tim mencari penyebab reversibel PEA (5H dan 5T). 5 H adalah
hipovolemia, hipoksia, asidosis, hiper dan hipokalemia, dan hipotermia. 5T
adalah : tablets, tamponade, tension pneumothorax, sindrome koroner akut,
dan emboli pulmonal.
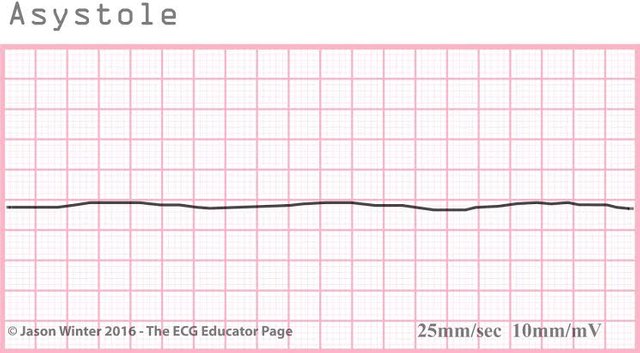
Pada asistol tidak ditemukan gambar irama EKG.
Asistol primer disebabkan karena iskemia atau degenerasi nodus sinoatrial atau
sistem konduksi AV. Refleks bradysistol/asistol dapat merupakan akibat operasi
mata, blok retrobulbar, trauma mata, sindrom hipersensitif sinus carotid atau
neuralgia glossopharyngeal.. Sedangkan asistol sekunder muncul ketika faktor
dari luar menyebabkan kegagalan depolarisasi internal jantung. Kadang keadaan
asistol mengikuti kondisi Ventricular Fibrilasi (VF) yang tidak mendapatkan
defibrilasi atau kegagalan dalam defibrilasi.
Sedangkan kondisi Pulseless Electrical
Activity (PEA), muncul gambar irama gelombang pada EKG, tapi tak ada nadi
yang teraba. Penyebab potensial PEA antara lain: emboli paru, infark miokard,
asidosis, tension pneumothorax, hiper/hipokalemia, tamponade jantung,
hipovolemia, hipoksia, hipotermia, overdosis obat (antidepresan, beta-blocker, calcium
chanel-blocker, digoxin). PEA sering disebabkan oleh kondisi reversible dan
dapat ditangani bila kondisi ini dapat diidentifikasi dan terkoreksi.
Penanganan asistol dan PEA tidak berhasil dengan
defibrilasi. Fokus penanganan adalah dengan melakukan resusitasi jantung dna
paru dengan interupsi minimal dan untuk mengidentifikasi penyebab reversible
yang dapat menjadi faktor penyebab komplikasi lebih lengkap.
Penanganan cardiac arrest yang disebabkan
oleh asistol dan PEA dapat dilihat dalam algoritma di bawah ini:

Algoritma Penatalaksanaan Asistole

Algoritma Penatalaksanaan PEA
Terapi spesifik
Kunci terapi spesifik pada kasus ini adalah riwayat penyakit, anamnesis kejadian
yang mengarah ke henti jantung, pemeriksaan fisik, EKG dan kadang hasil laboratorium.
Sebagai contoh, apakah pasien yang pucat mengalami perdarahan dari saluran
cerna atau akibat robekan pada aorta atau luka intra abdominal yang mengakibatkan
hipovolemia dan henti jantung? Resusitasi cairan diperlukan pada keadaan tersebut. Apakah
pasien tersebut mengalami distres pernapasan berat dan hipoksia yang memerlukan
ventilasi penyelamatan atau intubasi? Apakah pasien KAD atau gagal ginjal asidotik
memerlukan natrium bikarbonat? Jika didapatkan hipokalemia atau hiperkalemia, lakukan
koreksi secara agresif. Hipotermia kadang terlihat pada pasien tenggelam. Resusitasi dan
penghangatan kembali harus dilanjutkan hingga suhu basal tubuh lebih dari 35 derajat
celsius sebelum resusitasi dihentikan.
Di Singapura, overdosis obat yang paling sering mengakibatkan PEA adalah
antidepresan trisiklik dan zat golongan organofosfat. Selain RJP, berikan antidot yang sesuai
jika tersedia. Di Indonesia belum ada data khusus terkait hal ini.
Tamponade jantung dapat dijumpai pada pasien dengan luka tusuk pada dada kiri
dan juga pasien dengan efusi perikardial yang maligna. Perikardiosentesis dapat
menyelamatkan nyawa pasien.
Tension pneumothorax dapat dijumpai pada pasien trauma dan non trauma. Pada
pasien trauma, cedera dada bagian luar, fraktur costa, dan flail chest adalah kelainan
penyerta pada tension pneumothorax. Pada pasien non trauma, skenario klasiknya adalah
desaturasi, hipotensi, dan kesulitan bagging pada pasien PPOK atau asma yang terintubasi.
Ingat: setelah intubasi pasien, adanya desaturasi yang tidak dapat dijelaskan dan adanya
hipotensi, harus dipikirkan kemungkinan terjadinya pneumothorax. Needle thoracotomy pada
intercostal space (ICS) 2 dapat membantu meringankan tension pneumothorax. Jika
kecurigaan klinik tension pneumothorax sangat kuat dan needle decompression tidak dapat
memberikan perbaikan, pasang chest tube segera karena mungkin jarum tersebut tidak
dapat mencapai pneumothorax.
Jika PEA disebabkan oleh emboli pulmonal akut, selain RJP, peran trombolitik masih
tidak jelas dan penelitian lebih lanjut mungkin dapat mengubah manajemen terapi. Jika
sirkulasi spontan kembali setelah PEA yang diakibatkan sindrom koroner akut, terapi
revaskularisasi harus segera dikerjakan dengan modalitas PCI (percutaneous coronary
intervention).
Kunci manajemen PEA dan asistol adalah mencari dan
mengkoreksi penyebab yang reversibel. Kompresi dada yang berkualitas sangatlah
penting, keterlambatan dan interupsi pada kompresi dada oleh karena intervensi
lainnya harus diminimalkan.


test
BalasHapus